
はじめに
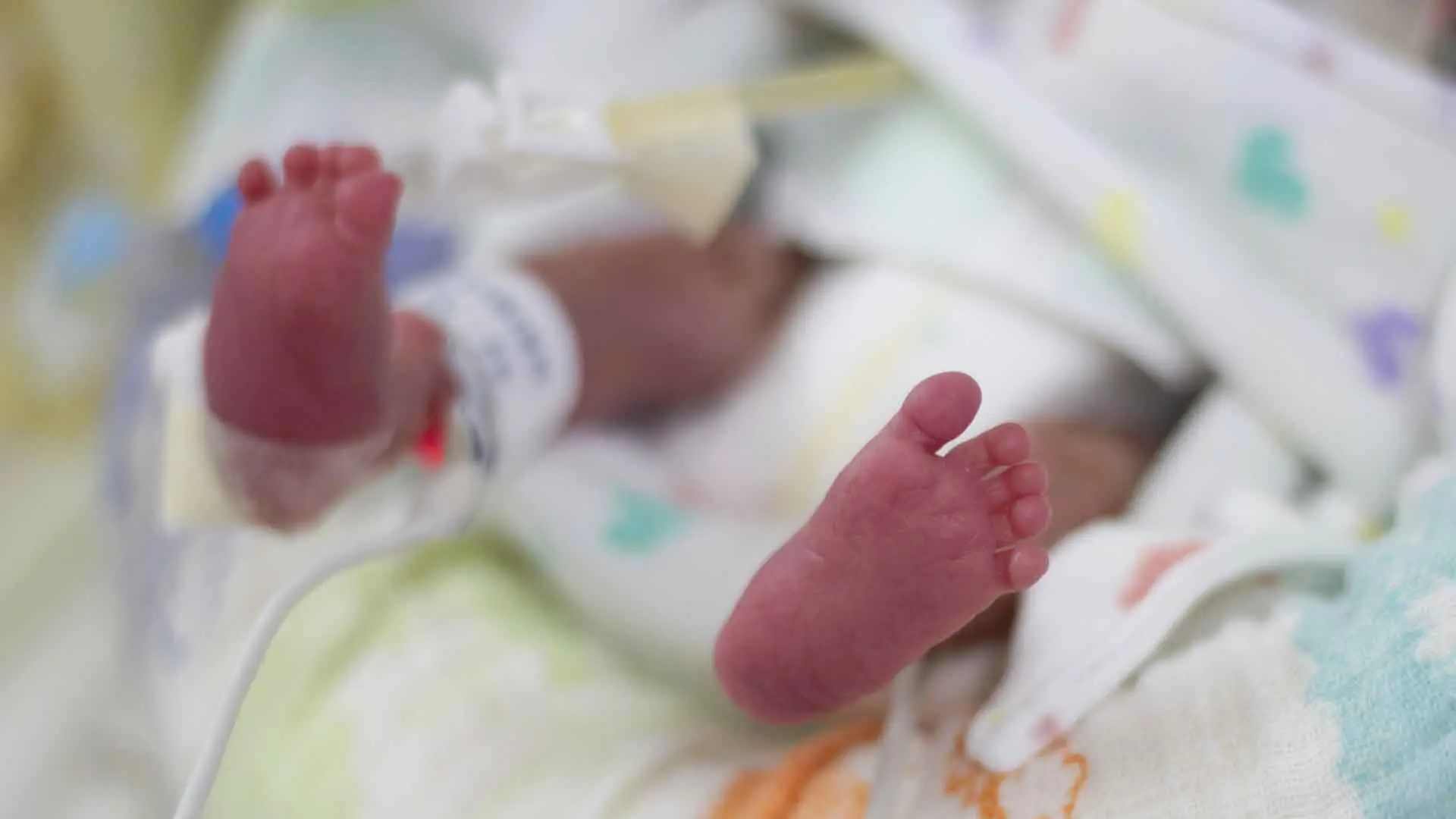
皆様は「医療的ケア児」という言葉を耳にしたことがあるでしょうか。
医療的ケア児は、人工呼吸器の使用や喀痰吸引処置などの医療的ケアを必要としている18歳未満の児童を意味する言葉です。
厚生労働省の推計によると、日本には2021年時点で約20,000人程度の医療的ケア児がいると考えられています。
昼夜を問わず日常的に医療ケアを必要としている児童とその家族にとって、今必要とされているサポートとはどのようなものなのでしょうか。
本記事では、医療的ケア児とその家族を取り巻く要因について詳しく解説し、医療的ケア児に関連する様々な課題への取り組みや株式会社土屋が目指す未来についてご紹介していきます。
【参照】医療的ケア児について ( 厚生労働省)
⇒ https://www.mhlw.go.jp/content/000981371.pdf
医療的ケア児とは
介護難民は、「高齢や障害などを理由に介護が必要と認定されていながらも、必要な介護を受けることができない人」を意味する造語です。
現在の介護保険制度は、2000年に高齢者を社会全体で支えていくための仕組みとして制定されました。
2023年現在、介護保険制度の制定から、まもなく四半世紀が経過しようとしていますが、その間に高齢者を取り巻く社会環境は大きく変化しています。
介護保険制度制定時には想定していなかった複数の要因が複雑に絡み合い、介護難民という社会的弱者が生じるきっかけになっていると指摘されています。
医療的ケア児が必要としているケア
医療的ケア児は、心臓病や遺伝性の疾患、神経難病、肺疾患、消化器不全など、児童それぞれに多様な症状を抱えており、医療デバイスを使用しているケースも多くなっています。
医療的ケア児が日常的に必要とする、代表的な医療的ケアの一例は以下の通りです。
経管栄養

経管栄養は、口から食べ物を食べられない方に対する医療的ケアです。
主に嚥下機能の障害などに悩む方に行われる処置で、鼻からチューブを通す経鼻経管栄養や、お腹に穴を開けて胃までつなげる胃ろうなどの方法があります。
チューブを通して栄養剤や水分を直接胃に届けますが、胃食道逆流や誤嚥性肺炎などの合併症に注意が必要となる医療的ケアです。
■医療的ケアの基礎知識 経管栄養とは?(土屋ケアカレッジ)
⇒ https://tcy-carecollege.com/keikaneiyo/
喀痰吸引
様々な疾患により口や鼻がふさがる恐れのある方に対して、呼吸のための医療機器を喉に取り付ける処置を気管切開といいます。
喉に穴を開けることで、カニューレと呼ばれる通気のための管を通し、肺までの空気の通り道を確保した後、必要に応じて人工呼吸器との併用も行います。
気管切開を行っている方は痰が絡みやすく、肺炎を起こしやすいという悩みがあるため、医療的ケアのひとつである喀痰吸引を必要としています。
また気管切開をされている方は、バンド交換などの気管切開部管理も必要になっていきます。
医療的ケアの基礎知識 喀痰吸引とは?(土屋ケアカレッジ)
https://tcy-carecollege.com/kakutankyuin/
在宅酸素療法
呼吸器系の疾患により、慢性的に血液中の酸素が不足している方に対する医療的ケアです。
酸素供給機器を用いて高濃度の酸素を鼻から吸引することにより、日常生活の活動範囲が広がり、肺や心臓への負担を軽減させることができます。
学校における医療的ケアの必要な児童生徒等への対応について(文部科学省)
医療的ケア児の家族が抱える不安
2005年に9,900人程度とされていた医療的ケア児の人数は、2021年時点で約20,000人と推計されています。
赤ちゃんの出生率自体は緩やかな減少傾向にあるにも関わらず医療ケア児の人数は増加傾向にあるため、医療的ケア児やその家族には様々な支援が行き届いていないという大きな課題があります。
先にも述べたように、医療の進歩によって救える新生児の命が多くなったことで、医療的ケア児の人数も増加していると言われています。
医療技術の進歩に制度の整備が追いついていない状況であり、「介護と福祉のリーディングカンパニーである株式会社土屋」としても、このアンバランスな状況は早急に改善する必要があると考えています。
この項目では、「医療的ケア児の家族が抱える不安」について考察していきます。

家庭での医療的ケアに対する不安
医療的ケア児と向き合うご家族のほとんどは、医療や介護の経験が全くないという方々です。
医療機器のレンタルや使い方の確認、投薬に関する諸注意、緊急時の対応など、「ほんとうに自宅で我が子の命を守りぬくことができるのだろうか」と、大きな不安を感じているご家族ばかりです。
また、ケアをする自分自身に大きな病気が見つかったり、なんらかのトラブルが起こったりした場合はどうすればよいのかと不安を感じているご家族もたくさんいらっしゃいます。
株式会社土屋では、医療的ケア児への対応はもちろん、医療的ケア児を支えるご家族をサポートすることも非常に重要であると考えています。
睡眠不足の恒常化
医療的ケア児は、様々な医療デバイスを利用することが多く、また定期的な見守りが必要なため、一般的な子供以上に細かな対応が必要となります。
特に、数時間おきの喀痰吸引や深夜早朝の栄養注入、定期的な体位変換などのケアを必要としている医療的ケア児の場合は、ご家族が恒常的に睡眠不足で悩まれているケースが多々あります。
また、医療的ケア児の命に向き合うご家族の中には、神経をすり減らしてケアを行い続けることで、ちょっとした物音や咳払いなどにも敏感に反応してしまい、深く眠ることができないという方も数多くいらっしゃいます。
成長や発達に対する不安
医療的ケア児はNICUへの入院などを経験しており、一般的な子どもよりも発達がゆっくりであるケースも珍しくありません。
また医療デバイスの関係上、頻繁に外出することが難しい医療的ケア児の場合は、例えば公園や児童館などで同年代の子どもとふれあうということも難しくなってきます。
多様な環境や成長に応じた交流ができないことに対して、多くの医療的ケア児のご家族は不安を感じ、発達面への影響を案じていらっしゃいます。
就学に対する悩み
医療的ケア児が直面する問題のひとつに、就学があります。
成長や発達に悩んでいる場合、地域の小学校に通うことができるのか、特別支援学校などを検討したほうがよいのか、判断に迷われるご家族も珍しくありません。
発達や成長に不安が残るなかで、長期間通う必要のある学校を見極めるというのは、非常に難しい判断が必要になります。
また、「希望する進学先に、医療的ケア児をサポートしてくれる人がいない」、「受け入れてくれる学校は見つかったけれど、毎日車で片道1時間の送迎が必要」というような、「社会制度やリソース不足」を痛感されるご家族は数多くいらっしゃいます。
医療的ケア児の就学や将来設計に関する悩みや不安に対して、専門家に気楽に相談できる環境づくりが必要であるといえます。
医療的ケア児の一時保育先サービスがない
医療デバイスの装着や緊急時の適切な処置が必要となる医療的ケア児は、一般的な預かり保育サービスやベビーシッターなどを利用することが難しいです。
幼稚園や保育園であっても、「先生の目途がつかない」、「なにかあったときの責任が取れない」などといった理由から、医療的ケア児の受け入れに消極的な場合もあります。
ご家族としては、同年代の子どもの中で遊ばせたいと考えていても、現実的に受け入れてくれる場所がないというのが実情です。
医療的ケア児を家庭で見守っているご家族の中には、「やっとのことで医療的ケア児を受け入れてくれる専門の保育園を見つけたが、1年待ちだと言われた」、「行政になんどもかけあったが、居住していた市区町村には医療的ケア児に対応している公立の幼稚園がなく、やむをえず引っ越した」という方もいらっしゃいます。
支援を申請する手続きの煩雑さ
医療的ケア児に対する支援策は、各自治体が窓口となって支援センターや情報センターなどを開設しています。
次項でご紹介する法律の制定により、医療的ケア児に対する支援策は拡充しつつありますが、自治体が独自で行っている支援制度やサポート体制については、医療的ケア児を抱えたご家族自身が調べて申請しなくてはいけないという現状が続いています。
また、申請したい(申請可能な)支援が見つかったとしても、主治医の診断書や現況届、就労証明をはじめとする、様々な書類を準備するという手間が必要になることも問題視されています。
「本当に支援を必要としている方々が、申請の過程で諦めてしまうという事案も少なくない」というのが、現在の日本における医療的ケア児の支援体制の課題であり、問題点であると考えています。

医療的ケア児に関する国の政策
医療的ケア児やその家族が前項のような困りごとを抱えている現状に、少しずつ国としての動きがうまれています。
現在は厚生労働省が主導し、医療的ケア児に対する支援の方向性が模索されている段階です。
医療的ケア児及びその家族に対する支援に関する法律
医療的ケア児が増え続ける傾向を鑑みて制定された法律が、「医療的ケア児及びその家族に対する支援に関する法律」です。
2021年の6月18日に公布され、3カ月後の同年9月18日より施行されました。
この法律の制定により初めて「医療的ケア児」という存在が法律上できちんと定義づけられ、国や地方自治体が一体となって、医療的ケア児の支援に対して責任をもって取り組むことが明文化されました。
この法律が制定される以前は自治体の「努力義務」とされていた医療的ケア児への支援が、法律上で「責務」と定められたことにより、医療的ケア児に対する支援の拡充が期待されています。
医療的ケア児等とその家族に対する支援施策(厚生労働省)
https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/hukushi_kaigo/shougaishahukushi/service/index_00004.html
法律制定の目的
医療的ケア児及びその家族に対する支援に関する法律が制定された第一の目的は、障害や医療的ケアの有無を問わず、安心して子どもを産み育てることができる社会の実現です。
特に医療的ケア児を育てる家族の負担を軽減し、また医療的ケア児のケアを理由とするやむを得ない離職を防ぐことを掲げています。
医療的ケア児とその家族を社会全体で支えること、医療・保健・福祉・教育・労働が連携して切れ目のない支援を提供すること、そして居住地域に関わらず適切な支援が提供されることを基本理念として定めています。
法律制定により変わったこと
医療的ケア児及びその家族に対する支援に関する法律が制定される以前は、医療的ケア児に対する支援を「各自治体独自の努力義務」として行っていました。
法律の制定により、医療的ケア児の定義が法律上で定められ、医療的ケア児への支援が責務(責任をもって果たさなければならない仕事)となりましたので、今後は医療的ケア児に対する支援策の拡充が期待されています。
具体的に支援を拡充するよう定められている施設として、保育所・認定こども園・放課後児童健全育成事業・学校(幼稚園・小学校・中学校・高等学校・特別支援学校など)に代表される施設が定められています。
自治体は、医療的ケア児がこれらの施設に保護者の付き添いなしで通うことができるよう、喀痰吸引や医療的デバイスを扱うことのできる看護師や介護福祉士などを配置していく必要があります。
株式会社土屋では、土屋ケアカレッジという研修機関を運営しており、喀痰吸引や経管栄養などの医療的ケアが実行可能な人材の創出に力を入れています。
参考)土屋ケアカレッジ
https://tcy-carecollege.com/
医療的ケア児支援センターの設立
また医療的ケア児及びその家族に対する支援に関する法律により、各都道府県に「医療的ケア児支援センター」を設立することが義務付けられました。
医療的ケア児支援センターには、医療的ケア児等コーディネーターや保健師などが在籍しており、医療的ケア児のご家族からの問い合わせや相談に対応することが可能です。
医療的ケア児支援センターでは、相談の内容と医療的ケア児の現況を確認した上で、市区町村や関係機関(医療機関や学校など)との連携を図り、医療的ケア児の困りごとを解消できるような支援を提案し、調整していくことができます。
今後は、医療的ケア児や家族と医療的ケア児に対する支援を迅速にマッチングさせることによって、医療的ケア児に対する支援申請へのハードルを下げること、またできるだけ早くサービスを利用できるような体制が整うことが期待されています。
医療的ケア児が申請できる可能性のある支援サービス
医療的ケア児に対する支援サービスとして代表的なものをご紹介します。
児童発達支援
児童発達支援は、0歳から5歳までに該当する未就学の障がい児に対する支援制度です。
利用が認められた児童は施設に通所し、成長や発達段階に応じたカリキュラムに取り組みます。
医療型児童発達支援
医療型児童発達支援は、肢体に不自由があることで理学療法などの機能訓練もしくは医学的管理下での支援が必要と判断された児童が利用することのできる発達支援です。
児童発達支援と同様に施設に通所する形式支援で、機能訓練などを取り入れたより専門的なカリキュラムが提供されます。
放課後等デイサービス
幼稚園および大学以外に就学している6歳から18歳の障がい児を対象とした支援制度が、放課後等デイサービスです。
主に学校が終わった後の放課後や休校日などに、通所型の施設内で生活能力向上を目的とした訓練などを受けることができます。
一部の施設では専用車両による授業後の学校への迎えなども行っており、放課後等デイサービスに子どもを通わせる両親の負担軽減となっています。
居宅介護
居宅介護は、障害支援区分が1以上と認定された障がい児に対して、ホームヘルパー(訪問介護員)などが自宅を訪問し、食事や入浴などの介助を行う支援です。
一回あたりの訪問時間は30分から90分程度で、週3回までの利用が基本となっていますが、特に重度の医療的ケア児である場合などは、毎日の利用も可能です。
居宅介護の利用には医療保険が適用され、6歳以上の場合は3割、未就学児(6歳未満)の場合は2割が自己負担の目安です。
また重度障がい者医療支給制度や義務教育就学児医療費助成に該当する場合は、さらに負担を軽減する可能性もあります。
重度訪問介護

重度訪問介護は、訪問介護や居宅介護と似た名前なのですが、対象者や支援内容が異なります。
そもそも重度訪問介護とは、「重度の障害で常に介護を必要とする障害児・者に、比較的長時間にわたり、日常生活に生じる様々な介護の事態に対応するための見守り等の支援とともに、食事や排せつ等の身体介護、調理や洗濯等の家事援助、コミュニケーション支援や家電製品等の操作等の援助及び外出時における移動中の介護を、総合的かつ断続的に提供されるような支援を提供する」サービスです。
重度訪問介護・居宅介護・訪問介護の違いの詳細はこちらを御覧ください。
参考)重度訪問介護と訪問介護と居宅介護の違いは?サービスの違い(ホームケア土屋)
https://homecare-tsuchiya.com/kaigo-chishiki/12696/
訪問看護
主治医の承諾により訪問看護指示書が発行されている方が利用することのできる、訪問型の支援です。
看護師や准看護師の資格を有するアテンダントが自宅を訪問し、医療的なケアを行います。
人工呼吸器・在宅酸素・吸引器・排痰補助装置・点滴ポンプなどの医療デバイスの操作管理のほか、健康状態の確認、栄養状態や排せつ管理などの相談も行うことができます。
訪問介護同様に、原則は一回あたりの訪問時間が30分から90分程度、週3回までの利用となっています。
ただし特別な場合(厚生労働大臣が定めた疾患のあるクライアント、特別訪問看護指示期間に該当するクライアントなど)は、週に4回以上・1日3回までの利用も認められます。
医療保険の適用となりますので、基本的には訪問介護と同じく2割から3割の自己負担となりますが、自治体による子ども医療費の助成制度や障害者手帳による助成なども適用になる場合があります。
訪問診療・往診
医療的ケア児に該当する場合、かかりつけ医による定期的な(一般的には月2過程度)診察や、緊急時の往診を受けることができます。
医療保険の適用となりますが、小児慢性特定疾患や難病指定などに該当する医療的ケア児の場合は自己負担がないというケースもあります。
また予防注射や診断書の発行などに関しては、医療保険の適用外となり自己負担が必要です。
医療的ケア児が、支援を受けるまでの流れ
自治体による支援や障害福祉サービスの利用を検討している医療的ケア児は、先にご紹介した医療的ケア児支援センターもしくは障害児相談支援への問い合わせが必要になります。
医療的ケア児支援センターまたは障害児相談支援では、まず文書や面談によって医療的ケア児や家族の現況を聞き取ります。
さらに観察保育(モニタリング)や体験保育の実施、主治医の意見聴取(主治医意見書の確認やや受診への同行)を経て、関係者会議を実施し、受け入れ体制や利用する支援制度の調整などを行います。
支援の利用が認められ、申請手続きが無事に終わると、サービス等利用計画案や障害児支援利用計画書に基づいた支援が提供されることになります。
公的な保険を使う支援になりますので申請にかかる手続きは複雑かつ長期化する傾向にあり、必要な支援が迅速に行き届かないという点が大きな課題といえます。
煩雑化する手続きは、就学時も同様
通所型や訪問型の支援と同様に、医療的ケア児を育てる家族がその煩雑さに悩みを感じているのが、就学に関する手続きです。
医療的ケア児の就学に関しては、就学支援委員会が9月から2月にかけて、年7回程度開催している就学相談を利用する必要があります。
就学相談では、医療的ケア児の障害の状態や必要としている医療的ケアの内容、本人や家族の意向、また教育的なニーズを聞き取ります。
就学相談委員会では、心理検査や行動観察の実施、医師の診察記録や在籍園の資料確認なども行いながら、最適と考えられる就学の場を検討します。
家族は就学相談への参加と平行して、考えられる進学先候補への見学や面談などにも足を運びます。
最終的には必要と想定される看護師の配置や医療的ケア体制を鑑みて、就学支援委員会が最も適切と考えられる就学の場を提示します。
この就学先に保護者が同意できない場合は、再度就学支援委員会や学校との話し合いをおこなうことで、最終的な就学先が決定され就学通知書が手元に届くという流れになっています。
学校教育法施行令や障害者差別解消法によって保護者の意見を最大限聞き入れてもらう体制は整いつつありますが、実際には就学希望先の人員配置や支援制度の不足などで、希望の就学先に進めないケースもあります。
また医療的ケア児をもつ家族にとって、ほぼ1年がかりとなる一連の申請流れはとても負担が大きなものとなっています。
医療的ケア児の明るい未来を実現するための課題
医療的ケア児とその家族をとりまく現状についてご紹介してきましたが、新しい法律が制定されてはいるもののまだまだ支援体制が脆弱で、特に家族に大きな負担がのしかかっている状態であることがお判りいただけたかと思います。
家族が抱える負担を軽減しながら、医療的ケア児に対する支援をさらに拡充していくためには、今後どのような制度改革が必要になってくるのでしょうか。
ここからは、「明るい未来のために拡充すべき支援」について考察していきます。
24時間体制の支援体制
医療的ケア児の多くは、常時の見守りや24時間体制での医療デバイスの管理が必要です。
現在の支援体制では主に両親が交代制で在宅ケアを担っていることが多く、家族の睡眠時間不足や心身の疲労蓄積、また母親が離職せざるを得ない状況などが大きな問題となっています。
したがって日本中のどの地域に居住している医療的ケア児であっても、24時間365日の訪問介護利用・訪問看護利用ができるような体制をつくることが、社会として急ぐべき支援であるといえます。
また現状では一部の特例を除いてサービス利用に伴う自己負担が2割から3割程度となっていますが、国の支援拡充などによってさらに支援サービスを利用しやすい環境を整えていく必要があります。
加えて現状では受け入れ可能な病院が少ない医療的ケア児を対象としたレスパイト入院(介護者の都合により、一時的にクライアントが入院できる仕組み)の普及や、医療的ケア児を対象とした医療型ショートステイ施設の設立支援など、社会全体で医療的ケア児とその家族の生活をサポートする社会的インフラを整備していくことが求められています。
アテンダントに対する支援の拡充
医療的ケア児に対する支援体制を拡充するなかで注目したいのが、アテンダント(介護人材)に対する支援の拡充です。
現在の日本では2025年問題や2040年問題に代表されるように、介護人材の不足が叫ばれています。
同様に医療現場からも看護師の不足に対する悲鳴が聞かれており、今後の医療的ケア児に対する支援拡充の過程では、人材不足が大きな問題になると懸念されています。
そのため国全体で介護従事者や医療従事者に対する支援制度をより一層充実させること、外国人留学生や介護ロボットなどの人手不足解消策にさらに取り組むこと、専門資格の取得支援を拡充することなどで、一人でも多くの医療的ケア児に対して十分な支援体制が行き届くような法整備を行うことが必要になってきます。
介護人材の地位向上も急務
また、介護サービスを充実させていくためには、「介護人材の地位向上も必須である」と考えています。
介護に対するイメージを変え、業界そのものの地位を向上させる必要があります。
介護業界全体のブランドイメージを変えるためにも、まずは、介護を支える介護スタッフ一人ひとりの地位を向上していく必要があると考えています。
地域による支援体制の格差解消
2021年に施行された医療的ケア児及びその家族に対する支援に関する法律では、医療的ケア児に対する支援は各自治体が予算をもち、主導して行うことになっています。
支援制度を整える責務自体はどの自治体に対しても等しく課せられていますが、実際にどの程度まで支援制度を充実させていくのかについて明確な決まりはなく、自治体ごとの格差が今後問題になってくると予測されています。
居住する地域に関わらず、医療的ケアを必要としている全ての児童に充実した支援が行き届くよう、今後のさらなる法整備などが待たれます。
災害時のマニュアル整備
地震や台風などの天災が頻発する日本において、災害時の避難は社会全体で考えなくてはいけない課題です。
とりわけ、医療デバイスや数種類の薬を服用している医療的ケア児は、災害発生時、速やかに避難して医療デバイスの電源確保や薬の受け取りなどを行う体制を整えておく必要があります。
現在の支援体制の中では災害に対する社会制度の備えが不十分で、医療的ケア児を育てている家族に必要な支援の手が差し伸べられない可能性が高いといえます。
現在一部の自治体で始まっている災害時要支援者への取り組み制度をさらに拡充し、医療的ケア児やその家族がいざというときに対する安心感をもちながら日常生活を送ることができるよう備えていく社会制度の重要性が高まっています。
医療的ケア児に理解ある社会の構築
現在の医療的ケア児及びその家族に対する支援に関する法律では、第7条において学校の設置者は在籍する医療的ケア児に対して適切な支援を行う責務があることを定めています。
医療的ケア児であっても希望する就学先や将来を選択することができるような未来を目指す上では、学校の運営者や教員が正しく医療的ケア児に対する理解をもって教員や学校看護師の配置、また他の児童や保護者の理解を得ることに対して積極的に取り組んでいく必要があります。
また地域に暮らす私たちも医療的ケア児やその家族に関する正しい知識を携え、、医療的ケアに必要有無に関わらず全ての人が等しく尊重される社会に対する意識をもつことが大切になってきます。
【参照】医療的ケア児及びその家族に対する支援に関する法律(令和3年法律第81号)(厚生労働省)
https://www.mhlw.go.jp/content/000801675.pdf
医療的ケア児に対して株式会社土屋は向き合い続けます。
介護のリーディングカンパニーとして、株式会社土屋では「誰もが安心して共に生活できる、多様性が尊重される、皆が幸せを享受できる社会」を目指してまいりました。
特に介護の2025年・2040年問題で懸念される人材不足への対策や、重度訪問介護の普及、定期巡回による24時間365日体制のサービス提供地域の拡大などです。
全ての人の尊厳が保たれ、意思が尊重される社会の実現のため、株式会社土屋では医療的ケア児とその家族が抱えている困りごとに対して真摯に向き合い、全力をあげて医療的ケア児をとりまく社会と未来のために尽力してまいります。
人材育成
株式会社土屋では、土屋ケアカレッジという介護資格取得専門の教育研修機関を運営しています。
日本全国で介護に関わる研修を提供しており、介護の世界で働きたいという方や介護業界でキャリアアップを図りたいという方に向けて、良心的な価格での研修を提供しています。
また株式会社土屋のグループ会社に所属しているアテンダントや、研修終了後に土屋グループで働くことを希望している方に対しては、研修費用の割引制度やキャッシュバック制度を導入しております。
介護に携わりたいと考える方の技術をこれからもサポートしてまいります。
処遇改善
介護業界が人材不足に悩む原因の一つに、給与面に対する不安があげられます。
日本の平均年収が430万円〜450万円程度と言われているのに対して、介護業士の正社員平均年収は約300万円であるといわれています。
高い技術と専門性をもつアテンダントに対する処遇の改善が最も重要だと考えている株式会社土屋では、同業他社と比較しても高い給与水準を実現しています。
今後もクライアントファースト、アテンダントファーストの考え方を大切に、介護業界をリードし続けます。
問題提起
創設から10年が経過した介護保険サービスの一つに「重度訪問介護」があります。
重度訪問介護はその名の通り、重い障害をもつ方であっても自宅での生活を送ることができるように制定されたサービスです。
しかしながら利益率の低さや認知度の低さによってなかなかサービスが普及せず、本当に重度訪問介護を必要としている方々に対して支援が行き届いていない現実がありました。
株式会社土屋ではこの問題に対してホームケア土屋を立ち上げ、47都道府県への事業所展開を実現してまいりました。
医療的ケア児に対する支援に関しても、重度訪問介護同様に声をあげ続け、支援の拡充を担っていく所存です。
おわりに〜医療的ケア児を取り巻く課題を解決する〜
医療的ケア児に対する社会課題は世の中に認知されてから日が浅く、まだまだ制度が不十分であったり、地域で格差が生じていたりするなどの課題があります。
今後も新生児期医療に対する進歩とともに医療的ケア児の数は増え続けると予測されており、助かった命を私たちが社会全体で守り抜き、明るい未来へと導く仕組みづくりに向きあっていく必要があります。
株式会社土屋も介護のリーディングカンパニーとして、医療的ケア児とその家族の悩みに寄り添いながら、今後の社会改革に向けて、必要な声をあげ続けてまいります。












-1.png)




















