
株式会社土屋は、介護のリーディングカンパニーとしての使命を担い、介護難民に対する問題に対して真摯に向き合うことで、「介護」が抱える問題を解決すべく邁進してまいります。
国民全員が危機感をもつべき「介護難民」とは
2022年時点の統計において、人口に占める高齢者の割合は29.1%となっています。
3.4人に1人が高齢者という時代を迎えており、介護を必要としていながらも介護を受けることができない、そんな「介護難民」に対する問題が深刻化しています。

介護難民は、「高齢や障害などを理由に介護が必要と認定されていながらも、必要な介護を受けることができない人」を意味する造語です。
現在の介護保険制度は、2000年に高齢者を社会全体で支えていくための仕組みとして制定されました。
2023年現在、介護保険制度の制定から、まもなく四半世紀が経過しようとしていますが、その間に高齢者を取り巻く社会環境は大きく変化しています。
介護保険制度制定時には想定していなかった複数の要因が複雑に絡み合い、介護難民という社会的弱者が生じるきっかけになっていると指摘されています。
介護難民の要因「高齢者人口の増加」

介護難民という問題が生じる最大の要因が、高齢者人口の増加です。
介護保険制度が制定された2000年4月末時点において、65歳以上の第1号被保険者は2,165万人でしたが、2019年4月末の統計では3,528万人と推測されており、およそ1.6倍に急増しています。
2019年時点においても、人口に占める65歳以上の人口は28%に到達しており、3.5人で1人の高齢者を支える社会的仕組みの発生および、それに伴う若者世代の負担が懸念されています。
さらに、今後、団塊の世代と呼ばれる、戦後の第一次ベビーブーム(1947年~1949年)に生まれた人々が75歳に到達する2025年には、65歳以上の高齢者人口が3,657万人(人口比率30.3%)に達すると推計されています。
高齢者人口の増加に伴い、要介護認定を受ける人(介護サービスを必要とする人)も増加の一途を辿っています。
近年の日本では核家族化や離婚率が上昇しており、その結果として高齢者の独居もしくは高齢者のみの世帯が増え、介護サービスを必要とする高齢者も増加していると考えられます。
具体的には、2000年4月末の要介護認定者が218万人であるのに対し、2019年4月末には659万人と約3倍の増加となっています。
加えて、要介護認定者数の増加傾向は今後も継続する見込みとも言われています。
要介護認定者数の中でも、3.78倍のハイペースな増加を続けているのが、要介護1もしくは要支援と認定される軽度の要介護認定者です。
軽度の要介護認定者であっても以前は入居型施設への入所が認められていましたが、現在は、要介護3以上の認定がなければ、原則として特別養護老人ホームなどの入居型福祉施設への入所はできません。
これは2015年に施行された改正介護保険法によるものです。
すなわち、要介護認定が低い場合(比較的軽度の場合)には、基本的にデイサービスなどの通所型介護サービス、または訪問介護などの介護サービスを利用する必要があるということです。
高齢者の増加に加え、入居型福祉施設や介護職員の数が圧倒的に不足していることもあり、地域と家族で協力しながら高齢者を見守る時代(見守らざるを得ない時代)に突入しています。
【参照】介護分野をめぐる状況について(厚生労働省)
【 https://www.mhlw.go.jp/content/12300000/000608284.pdf 】
介護難民の要因「アテンダントの不足」

高齢者の人口および要介護認定者数が急激に増加のペースを上げている状況に対し、介護を担う介護人材(アテンダント)は不足傾向にあります。
2000年の調査では約55万人と推計されていた介護職員数は、2019年時点では211万人まで増加したとの統計が示されています。
この増加率は要介護者の増加スピードとほぼ同じペースと言えますが、団塊世代が75歳を迎える2025年、続いて第二次ベビーブームで誕生した団塊ジュニア世代が65歳を迎える2042年には、現状のアテンダントの増加率では対応することができないと考えられています。
介護業界では、これらの課題を「2025年問題」および「2042年問題」として捉え、介護人材の不足を解決するための仕組みの構築が早急の課題となっています。
【参考】
株式会社土屋では、介護サービスを受ける人を「クライアント」、介護を担う介護人材を「アテンダント」と表現しています。
【参照】厚労省社会援護局福祉基盤課福祉人材確保対策室 作成資料(令和3年3月)
【 https://www.mhlw.go.jp/content/12201000/001074498.pdf 】
現状の介護難民者の数
2023年現在、正確な介護難民人数に関する統計調査は行われていませんので、介護難民の現状を推察するために特別養護老人ホーム(特養)の待機人数を比較していきます。

図1:厚生労働省データより筆者が作成
まずは図1を見ていきます。
一見すると、介護施設の増加や、2015年施行の改正介護保険法によって、入所型の介護を必要としている人数は減少しているように見受けられます。※特別養護老人ホームへの入所は原則要介護度3以上とすると定められたことにより、見かけ上の待機者数は減少
しかし、特別養護老人ホームへの入所が原則要介護度3以上と定められた2015年の改正介護保険法の施行後も、「要介護度3から要介護度5の待機者は25万人以上(ブルー)」という状況が継続しています。
待機者25万人。
この数字がいかに危機的状況であるかは、待機児童の数を確認してみるとよくわかります。
保育園への入所を希望していても保育施設が見つからない「待機児童」の数は、日本全国で2,944人(2022年4月1日発表)となっています。
比較することではありませんが、特別養護老人ホームの待機人数25万人という数字は、非常に大きな社会問題であることがわかります。
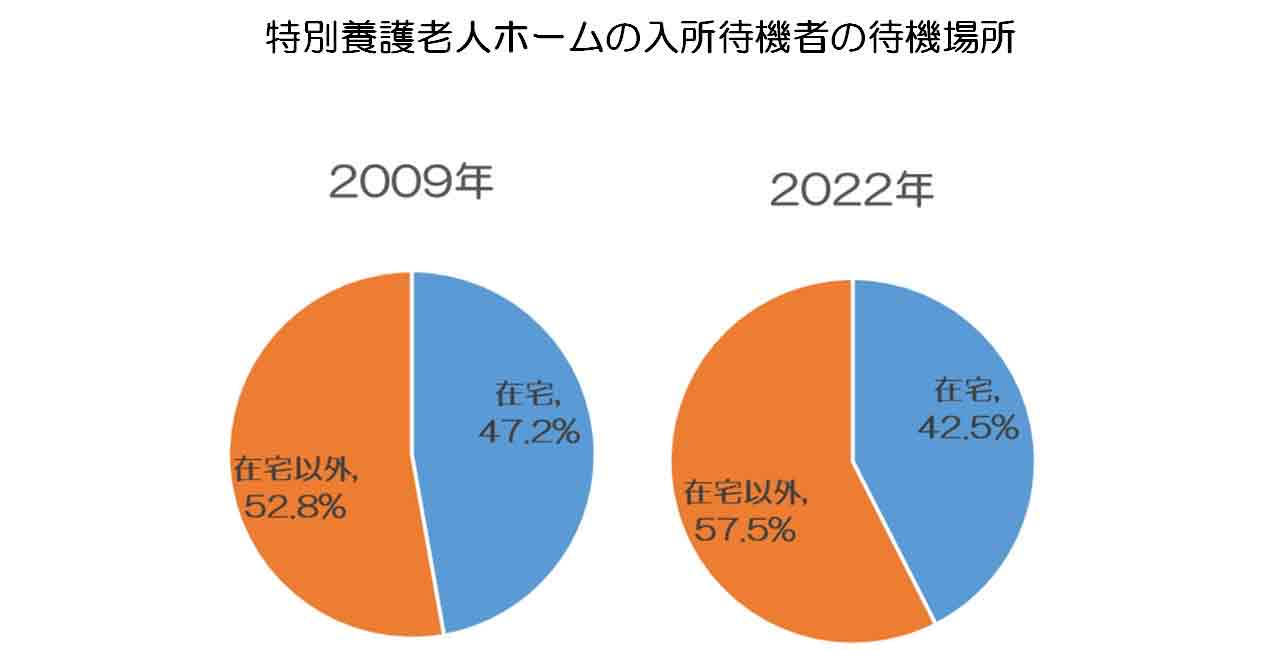
図2:厚生労働省データより筆者が作成
特別養護老人ホームの入所待機者が、どこで待機をしているのかを割合で示すと図2のようになります。
図2のように、2009年から2022年にかけて、「在宅以外の場所で介護を受けながら特別養護老人ホームへの入所を待機している人数」が増えているという統計が出ています。
在宅以外での待機という場合には、以下のような場所が含まれます。
在宅以外での待機という場合の場所
- 病院(リハビリ病棟や地域包括ケア病棟など)
- 介護老人保健施設
- ケアハウス
- 有料老人ホーム
- サービス付き高齢者住宅
介護難民に関する問題を考えるためには、「自宅以外を待機場所としている人数の増加」を深く考察していく必要があります。
■【参照】特別養護老人ホームの入所申込者の状況 報道発表資料(厚生労働省)
【 https://www.mhlw.go.jp/stf/houdou/0000157884.html 】
【 https://www.mhlw.go.jp/stf/houdou/2r98520000003byd.html 】
■特別養護老人ホームの入所申込者の状況 報道発表資料(令和4年度)(厚生労働省)
【 https://www.mhlw.go.jp/stf/houdou/0000157884_00004.html 】
■保育所等関連状況取りまとめ(令和4年4月1日)(厚生労働省)
【 保育所等関連状況取りまとめ(令和4年4月1日)(厚生労働省) 】
介護難民によって生じる社会問題「医療体制の逼迫」

加齢による身体機能の低下や認知機能の低下などによって入院した高齢者は、帰宅後の日常生活の不安から、退院後、特別養護老人ホームへの入所を希望するケースが増加しています。
医療的措置が終了した後に特別養護老人ホームへの入所を希望する場合には、急性期病棟を離れてリハビリ病棟や地域包括ケア病棟に入院しながら特別養護老人ホームの「空き」を待つ必要があります。
※医療ソーシャルワーカーの調整が必要
容態としては安定しているにも関わらず、施設の「空き」を待つために、長期の入院が必要となるということです。
長期間の入院は、要介護者にとって推奨される環境ではなく、認知機能や身体機能の低下が進行する恐れがあります。
しかし、問題はそれだけではありません。
医療体制の逼迫です。
本来は医療機関に滞在していなくてもよい(状態が安定している)要介護者が長期にわたって医療機関に滞在することで、「今すぐ医療を必要とする人」に適切な医療が提供されなくなるといった大きな問題が生じています。
介護難民によって生じる社会問題「貧富の差の拡大」

介護保険が適用となる特別養護老人ホームの空きが出ず(入所先が見つからず)、自宅での介護も難しい場合には、自己負担にて有料老人ホームやサービス付き高齢者住宅へ入所をすることも選択肢の一つです。
国や自治体が運営する特別養護老人ホームは、入居一時金などの費用は不要、月額利用料は10万円から15万円であることが一般的です。
一方、民間企業が運営する有料老人ホーム(介護付き)の場合には、入居一時金(申込金)が0円から500万円、月額利用料金も16万円から30万円程度と、高額なサービスとなっています。
そのため、有料老人ホームやサービス付き高齢者住宅に入居できるのは、十分な貯蓄や収入がある一部の富裕層に限られており、助けを必要としている要介護者の多くは、入所先が見つからず、在宅待機を余儀なくされるという状況になっています。
介護難民によって生じる社会問題「老健へのしわ寄せ」

介護老人保健施設(老健)は、高齢者の自宅生活への復帰を前提とした自立支援を行う施設です。
要介護1から5の認定者のうち、「症状が安定していて入院の必要はないものの、リハビリテーションを必要としている高齢者」が入所し、リハビリに加えて栄養管理や食事の介助、入浴の介助を行う施設です。
本来、老健は、一時的な利用を前提としている介護サービスであり、自宅に戻るための身体機能を取り戻すことが目的の施設です。
しかし、現状では、特別養護老人ホームへの入所待機場所となっているという事実があります。
介護老人保健施設が本来の目的で活用されないことにより、本来の目的で介護老人保健施設を利用したいと思っているクライアントがサービスを享受することができず、身体機能が低下してしまい、さらに要介護度が上がっていくという悪循環に陥る可能性もあります。
介護難民によって生じる社会問題「労働力の不足」

2009年度末に要介護認定者数が669万人に到達した日本では、今後も要介護者の増加や生産年齢人口の減少が推測されています。
このまま介護難民が増加し続けた場合、行き場を失ったクライアントは自宅での生活を継続せざるを得ない状況に陥ります。
介護サービスを受けることができない要介護者が増加し、子が親を介護する「親子介護」が常態化してしまった場合に懸念されるのが、労働人口の減少です。
厚生労働省の推計によると、2015年時点で7,728万人の実績があった生産人口(15歳〜64歳の人口)は、2025年には7,170万人、2040年には5,978万人にまで減少すると推定されています。
生産人口の減少に加えて、自宅での介護を余儀なくされた要介護者の子や孫といった働き盛りの世代が自宅介護を迫られる状況に陥ることで、日本全体としての労働力不足が生じる可能性も否定できません。
加えて、孫世代や若年層が自宅介護を担うことになってしまった場合、ヤングケアラーの問題や自己実現の機会損失といった問題が拡大する可能性もあり、「介護難民や家族介護を取り巻く課題を以下にして解決していくか」は非常に深刻かつ重要な課題と考えられます。
■【参考】「ヤングケアラー」とは、本来大人が担うと想定されている家事や家族の世話などを日常的に行っているこどものこと。責任や負担の重さにより、学業や友人関係などに影響が出てしまうことがあります。
【 −厚生労働省ヤングケアラーについてより引用− 】
■【参照】生産人口について(厚生労働省)
【総務省|令和4年版 情報通信白書|生産年齢人口の減少 (soumu.go.jp) 】
介護難民によって生じる社会問題「老老介護・認認介護」

親子介護以上に危険視されているのが、65歳以上の高齢者が配偶者や親などを介護する「老老介護」、認知症の高齢者が同じく認知症の家族を介護する「認認介護」と呼ばれる状況です。
2019年国民生活基礎調査によると、要介護者等のいる世帯は、核家族世帯が40.3%と最も多く、次いで単独世代が28.3%を占めています。
要介護状態にあるクライアントが介護難民になってしまった場合、一人きりあるいは夫婦で支えあって自宅での生活を継続しなくてはいけません。
老老介護や認認介護の場合は、親子介護以上に介護者の精神的・肉体的負担が大きく、地域社会から孤立した生活になりやすいという特徴があります。
介護に伴う疲労や孤立が原因となり、さらなる要介護度の進行や精神的疾患への罹患、また不慮の事故等のリスクが高まる可能性があり、早急に公的支援が必要な状態になっているといえます。
■【参照】2019年 国民生活基礎調査の概況(厚生労働省)
【 https://www.mhlw.go.jp/toukei/saikin/hw/k-tyosa/k-tyosa19/dl/05.pdf 】
新型コロナウイルスによる介護難民への影響
2020年から始まった新型コロナウイルスの蔓延は、介護難民の問題にも様々な問題をもたらしました。
大きな懸念事項のひとつとしては、新型コロナウイルスの蔓延がきっかけとなり、介護施設の倒産件数が2022年に最多を更新したことです。
また、パンデミックに伴う世界経済の急激な変動によって、2023年現在も物価高の傾向は加速を続けています。
物価高の煽りを受けて、今後も介護施設倒産件数の増加や、介護職の人材不足などの状況は継続する可能性があり、それに伴う介護難民への影響は非常に大きなものになると推測されています。
倒産する介護事業者の増加

東京商工リサーチの調査によると、2022年の介護事業者の倒産件数は143件(前年比76.5%増)であり、そのうち63件(前年比5.7倍)がコロナ関連倒産として申告されています。
新型コロナウイルスの影響により、介護事業者が倒産する理由は様々ですが、第一に、クライアントの介護サービスの利用控えがあげられます。
特に2020年は、感染リスクへの懸念から、多くのクライアントが介護サービスの利用を一時的に控えました。
クライアントの利用がない状態でも、アテンダントの人件費や設備維持などのランニングコストは継続して必要となるため、この間の資金繰りに苦労した介護事業者も少なくありません。
また、長期化するコロナ渦において、消毒やアクリル板のような感染防止に必要な対策を取ることも、介護事業者にとっては大きな赤字要因となりました。
介護報酬の価格は公定価格となっているため、コロナ対策として必要となったコストを利用料金内に転嫁することができず、介護事業者に負担が大きくのしかかりました。
このようなコスト高に加えて、ソーシャルディスタンスの確保やアテンダントのコロナ感染など、クライアントの利用者数を制限せざるを得ない状況が続いてしまったことなどが要因となり、コロナ渦での介護事業者倒産数は急激に増加したと考えられています。
今後新型コロナウイルス蔓延の影響がある程度終息したとしても、円安や物価高、エネルギーコストの単価高の傾向が継続を続けた場合、現在の国や自治体の補助金だけではコスト高をカバーすることが出来ず、介護事業者の倒産が更に加速することが懸念されています。
■【参照】2022年「老人福祉・介護事業」の倒産状況(東京商工リサーチ)
【 https://www.tsr-net.co.jp/news/analysis/20230111_1.html 】
介護事業者の倒産による、介護難民への影響
利用していた介護事業者が倒産してしまった場合、必然的にクライアントは行き場を失ってしまう訳ですが、現状の特別養護老人ホームの待機人数やその他の介護サービスの現状を鑑みると、すぐに次の介護事業者が見つかる可能性は非常に低く、「介護難民」となってしまう可能性があります。
この状況を打破するためには、介護事業者の数を増やしていく必要がありますが、介護というビジネスモデルの収益化が難しいこともあり、新規参入を考えていた企業の参入見送りや、既存の介護事業者のサービス縮小なども相次いでいるのが現状です。
このような経済状況や業界構造によって、2025年問題や2040年問題がより一層深刻化する事態になると予測されます。
介護難民の将来予測

2019年10月1日時点での日本の人口は1億2,617万人であるのに対して、65歳以上の人口は3,589万人に達しており、高齢化率は28.4%に達しています。
高齢化率28.4%の時点での調査であっても25万人以上の入居待機者がいることを考慮すると、現状以上の高齢化が進むことで、今後ますますの介護難民増加が予想されます。(特別養護老人ホームに限定した調査)
内閣府の推計によると、今後2042年までの期間は高齢者人口数が緩やかに上昇を続け、2025年には3,677万人、2042年には3,935万人のピークを迎えると予測されています。
2025年問題、2040年問題までの間は、介護難民が急増する可能性もあり、介護事業者の増加やアテンダントの育成が急務となります。さらに、急激な物価高や感染症対策などに対応できるよう、介護事業者の処遇を改善するような制度の整備も重要な課題となっています。
また、人口減少期を迎えている日本では、2042年以降に高齢者の人口数は緩やかに減少へと転じますが、高齢化率としては上昇を続ける見込みとなっています。
2036年に高齢化率33.3%に達した後、2065年には38.4%まで達することが推測されています。
この高齢化率はそれぞれ、3人に1人、2.6人に1人が高齢者になることを意味しており、生産人口の急激な減少を意味しています。
すでに人材不足やアテンダントの高齢化が深刻な介護業界ですが、この状況はまだまだ余波にすぎず、今後より本格的な人材不足の時代がやっている可能性すら示唆されています。
■【参照】令和2年版高齢社会白書(全体版)(内閣府)
【 https://www8.cao.go.jp/kourei/whitepaper/w-2020/html/zenbun/s1_1_1.html 】
介護難民の問題を解決するためには?

介護難民の問題に対して、現在急ピッチで進められている政策のひとつが、厚生労働省の「地域包括ケアシステム」です。
加えて、介護人材の処遇改善を促し、アテンダントの確保につなげたいとの考え方に基づいた「介護職員処遇改善加算」と「介護職員等特定処遇改善加算」も、間接的に介護難民問題の解消につながる政策とされています。
地域包括ケアシステムの構築
厚生労働省が2025年までの構築を目指している地域包括ケアシステムは、要介護認定者が住み慣れた自宅や地域での暮らしを最期まで送ることができるよう、住まい・医療・介護・予防・生活支援が一体的に提供されるシステムを意味します。
認知症や加齢に伴い介護が必要となっても、地域と医療、そして介護サービスが連携することにより、高齢者の介護や自立をサポートしていく内容となっています。
日本の高齢化は地域によって差があり、都市部では急激なスピードで要介護者人口が増加しています。
一方、地方では要介護者の人数はほとんど変動していませんが、生産人口が減少するというタイプの高齢化が進行している状態です。
そのため、地域包括ケアシステムは、市町村や都道府県が主体となって、それぞれの地域に適合する要介護者の見守り体制を構築していくことが重要であると考えられています。
この地域包括ケアシステムの構築が進むことで、地域の特性に合わせた高齢者の自宅生活支援を行い、高齢者の介護や自立支援といった方向から、介護難民問題の解決にも繋げていける可能性があります。
■【参照】地域包括ケアシステム(厚生労働省)
【 https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/hukushi_kaigo/kaigo_koureisha/chiiki-houkatsu/ 】
介護職員処遇改善加算と介護職員等特定処遇改善加算

介護難民の大きな要因のひとつが介護人材不足です。
そして、介護人材不足に直結している大きな要因が「介護職の賃金の低さ」です。
2018年6月に厚生労働省から発表された統計によると、介護福祉士の平均月給は222,566円となっています。
他の国家資格を持つ職種をみてみると、栄養士の平均月給は227,900円、保育士の平均月給は232,600円となっており、介護福祉士は肉体的にも精神的にも大変な仕事でありながら給与水準が低いといえます。
介護職員の給与は所属する介護事業所の収入から支払われることになりますが、介護事業所の収入は介護実績に応じて国から支払われる介護報酬に基づいています。
介護報酬は介護保険制度によって一律に定められていますので、介護士の給与を増額するための介護事業所の増収は、事業所の経営努力だけでは難しい部分があることも否定できません。
現在の介護事業における人件費率は、多くの事業所で60%から70%程度となっており、一般のサービス業が40%から60%であることを考えると、事業所の収入の大半を給与として支給していることがわかります。
国もこうした給与水準の低さに危機感を抱いており、介護職員処遇改善加算や介護職員等特定処遇改善加算といった制度の拡充を図ることによって、介護職員の給与水準を底上げしていこうと取り組んでいます。
介護職員処遇改善加算を申請することで、介護保険制度で定められた人員数×9,000円の交付金が支給されます。
介護保険制度の規定以上の人員を配置している場合には分配して支給される形になりますので、実際に1人あたりの月給に9,000円がそのまま上乗せされるケースは稀ですが、介護人材の確保に向けて、制度は少しずつアップデートされています。
新規人材の獲得

アテンダントに対する処遇改善加算を進めると同時に、国が積極的に取り組んでいるのが新規介護人材の開拓です。
大々的な取り組みのひとつとして、2017年より在留資格に「介護」を追加したことで可能となった、介護職に対する外国人就労制度の整備が挙げられます。
介護に関する資格取得に関しても、外国人実習生の試験時間は延長を認めるなどの対応をとっており、今後も、積極的に海外からの人材獲得を行っていく方針となっています。
さらに、日本のもつ高い技術力を活かした、介護ロボットの開発も積極的に行われています。
「移乗支援・移動支援・排せつ支援・見守り・入浴支援」の5機能を中心とした介護ロボットが介護の現場で実働できるようになると、介護職員の肉体的な負担が大きく軽減されることになりますので、人員配置や離職防止の観点からも期待が高まっています。
■【参照】労働統計要覧「職種、性別所定内給与額(平成30年6月)」(厚生労働省)
【 https://www.mhlw.go.jp/toukei/youran/indexyr_e.html 】
介護難民ゼロプロジェクトとは

介護難民の問題を考える上で重要になるのが、アテンダントの給与水準を引き上げるための制度整備や事業所の収入拡大、また、クライアントを地域全体で見守ることで要介護度の進行をある程度抑制するという点であることをご紹介いたしました。
介護を必要とするクライアント側の要因だけではなく、介護サービスを提供するアテンダント側の要因を両側面から解決していく必要があるということです。
この介護難民問題の解決策の中でも、「事業所の収入拡大」と「地域連携」に特化した、民間のプロジェクトが今注目を集めています。
それが「介護難民ゼロプロジェクト」です。
介護難民ゼロプロジェクトは「介護サービスを必要としている人」と「介護サービスを提供している事業者」を仲介するシステムです。
限られた職員数で介護サービスを提供している事業者の場合、新規のクライアント獲得や新規クライアントに向けた見学会の実施などが難しく、いわゆる「マーケティング」や「営業」のような、ビジネスにおける重要なアクションを行うことができないという課題があります。
介護難民ゼロプロジェクトでは、介護事業者に変わって、クライアント営業や人材集客の部分を担当することで、介護事業所の収入拡大をサポートしています。
地域社会で孤立しがちな介護難民予備軍の方に対しても、適切な介護事業所をご紹介することで、要介護者として必要な介護サービスを享受できるよう、サポートすることが可能です。
■【参照】介護難民ゼロプロジェクト
【 https://kaigo.jp.net/ 】
土屋の介護難民に対する取り組み

重度障害者とは、身体的な障害もしくは精神的な障害が原因となって、自力での日常生活が困難な方々のことです。
以下のような方々が、重度障害者の一例です。
重度障害者の一例
- 筋萎縮性側索硬化症(ALS)
- 脳性麻痺
- 頚椎損傷
- 重度知的障害
- 自閉症
- 強度行動障害
重度障害者に対する介護制度整備は、高齢者や認知症に対する介護制度と比較して遅れを取っており、施設入居といった形が中心となっていました。
しかし、現状では、重度障害者が入居可能な施設にはほとんど空きがなく、ご家族が24時間介護をせざるをえない状態が恒常化しています。
「脱施設化」という観点から、2006年に「重度訪問介護」という形で障害支援区分が4以上のクライアントに対する障害福祉サービスがスタートしました。
とはいえ、現状では、ほとんどの重度障害者が介護難民である状態が改善されていません。
重度障害者が介護難民化する要因
重度障害者が介護難民となってしまう理由のひとつとして、高齢介護に対して行われる「地域包括ケアシステム」のような、大規模な政策が遅れているということが挙げられます。
また、大きな要因となっているのが「重度訪問介護の指定事業者数と、実際にサービスを提供している事業者数の乖離」です。
2022年の調査によると、重度訪問介護において、「利用者数よりも登録事業者数の方が多い」と回答した市区町村は、76.1%となっています。
そのため、行政の中では、「重度訪問介護の事業者数は充足している」と捉えられています。
しかし、実際に重度訪問介護を提供している事業者はごくごくわずかなのです。
重度訪問介護の提供事業者が少ない理由①「事業者申請が簡単」
実際にサービスを提供している重度訪問介護事業者が少ない理由のひとつとして、「重度訪問介護事業者としての届け出が簡単すぎる」という問題が指摘されています。
2023年現在の制度では、障害福祉サービスである「居宅介護」の指定事業者となる申請をする際に、「重度訪問介護」の欄に丸をつけるだけで、重度訪問介護事業者としての認定が下りる仕組みになっています。
そのため、実際には高齢者等を対象にした「居宅介護」の提供しか行っていない事業者の場合であっても、重度訪問事業者としてカウントされることになります。
重度訪問介護の提供事業者が少ない理由②「介護報酬が低い」
重度訪問介護を提供する事業者が少ない理由として、介護報酬の低さが挙げられます。
2023年現在の制度における介護報酬単価は、居宅介護が1時間4,000円であるのに対し、重度訪問介護は1時間2,000円程度と定められています。
介護事業者としての存続のみを考えると、居宅介護のクライアントを多く受け入れた方が収支として安定するため、重度訪問介護のサービス提供に消極的になってしまうということが考えられます。
土屋が展開する重度訪問介護

株式会社土屋が運営する「ホームケア土屋」では、重度の身体的、もしくは知的や精神的な障害をお持ちのクライアントに対して、24時間365日の見守り支援、身体介助、医療的ケアを提供しています。
重度訪問介護の提供事業所を展開していく上で、まずは人口あたりの重度訪問介護利用率を鑑みて、需要の高い地域から着実に事業所を開設してまいりました。
現在では47都道府県全てに事業所を設置し、700名以上のクライアントの日常生活をサポートさせていただいております。
また各都道府県の中でも順次新規事業所を開設し、重度障害者の介護難民問題を解決するべく、取り組みを続けています。
土屋が提供する重度訪問介護の特徴①「アテンダントの質の高さ」
重度訪問介護サービスでは、基本的にアテンダントが1人でクライアント宅に伺い、長時間の見守りや身体介助などを行います。
そのため、重度訪問介護を提供するアテンダントは、緊急時に備えて医療的ケアの知見と資格が求められます。
株式会社土屋では、グループ会社の「土屋ケアカレッジ」にて、医療ケアや重度訪問介護に関する研修を行っており、アテンダントは全員無料で受講することができる仕組みとなっています。
このような理由から、株式会社土屋では、重度障害者の介護難民問題の解消につながる、高い知識をもった介護人材の育成と派遣を実現しています。
土屋が提供する重度訪問介護の特徴②アテンダントの給与が高い
「介護=給料が低い」というイメージを払拭できるように、土屋では職員の給与水準を平均よりも高めに設定しています。
厚生労働省の調査によりますと、介護職員の平均月収は316,610円となっていますが、土屋では常勤職員の平均月収で361,577円という水準を維持しています。
一般水準よりも5万円多い給与に加えて、各種資格による手当の支給も行っています。
アテンダントの待遇面を最優先することによって、人材の獲得や育成、さらなる事業展開を可能にし、重度訪問介護を行うための基盤を整えています。
土屋が提供する重度訪問介護の特徴③収益モデルの確立
先述の通り重度訪問介護の介護報酬は居宅介護のほぼ半分であるため、「重度訪問介護は儲からない」と捉えられがちです。
しかし、土屋が短絡的な利益にこだわることなく、重度訪問介護事業の拡大と長期的な利益化を実現することで、重度訪問介護への参入を目指す企業を増加させることができると考えています。
介護のリーディングカンパニーとしての使命と誇りを持ち、自宅や地域での暮らしを希望する重度障害者の意思が尊重される社会の実現を目指します。
土屋が目指す、介護難民が解消された世界

株式会社土屋では、重度訪問介護の事業所展開や優秀なアテンダントの確保という面から、日本が抱える「介護難民」という問題を解消すべく取り組みを続けています。
短絡的な利益だけを重視するのではなく、人材の育成や制度改正への働き方など、土屋にできることをひとつひとつ丁寧に行うことで、介護を必要とする人の笑顔と日常をサポートをすることが土屋の使命です。
重度訪問介護に加えて、高齢者や認知症の方への介護サービスの提供と介護難民解決に向け、まだまだ取り組まねばならない課題は多々あると感じています。
課題は難解ですが不可能ではないと確信しています。
全ての方が自分の意思を実現することができる多様性社会に向けて、土屋は走り続けます。













-1.png)




















